Sin control médico: tres riesgos de usar fármacos para diabetes para adelgazar
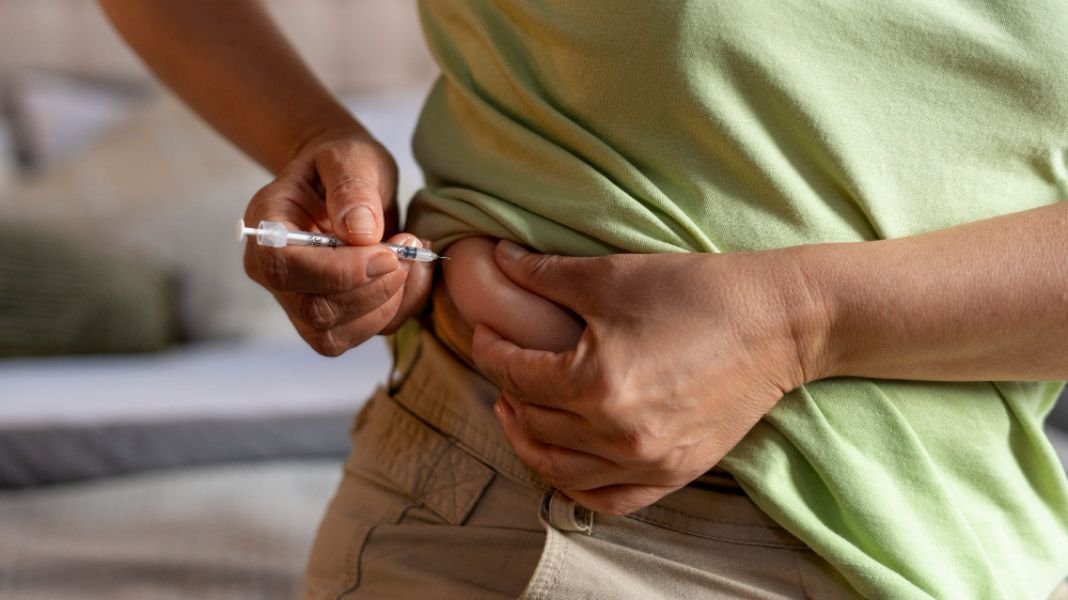
El uso sin supervisión de fármacos como los agonistas GLP-1 se incrementa, pese a sus posibles efectos adversos y a que no son para todos.
El creciente interés por perder peso rápidamente ha impulsado el uso de medicamentos diseñados para tratar la diabetes tipo 2 -como los agonistas del GLP-1- en personas sin diagnóstico médico. Esta práctica, cada vez más difundida en redes sociales, enciende las alertas en la comunidad médica por los riesgos que implica su consumo sin supervisión.
Según la Organización Mundial de la Salud (OMS), la obesidad se ha más que duplicado en las últimas décadas y actualmente más de 890 millones de adultos viven con obesidad a nivel mundial. Este contexto ha favorecido la búsqueda de soluciones rápidas, muchas veces sin el debido respaldo médico.
Los agonistas GLP-1 son medicamentos que ayudan a controlar el azúcar en la sangre, pero también hacen que la digestión sea más lenta y que la persona se sienta satisfecha por más tiempo. Por eso, además de usarse en pacientes con diabetes tipo 2, algunos también se indican para tratar la obesidad, siempre bajo supervisión médica. Entre los más conocidos están la semaglutida (Ozempic, Wegovy), liraglutida (Victoza, Saxenda), dulaglutida (Trulicity), exenatida (Byetta, Bydureon) y lixisenatida (Lyxumia).
“El problema de fondo es que se están utilizando medicamentos potentes como si fueran productos de consumo masivo, sin entender que actúan sobre mecanismos complejos del metabolismo. No son una ‘pastilla para bajar de peso’, sino tratamientos que requieren una indicación precisa y seguimiento clínico”, advierte el Dr. Erick Piskulich, especialista en cirugía bariátrica de la Clínica Avendaño.
A continuación, el experto comparte tres claves para entender los riesgos y tomar decisiones informadas:
1. No son para todos los pacientes. Estos medicamentos requieren una evaluación médica previa que determine si la persona cumple con los criterios clínicos para su uso. Factores como el historial de salud, enfermedades asociadas y perfil metabólico son determinantes antes de iniciar cualquier tratamiento. No todas las personas con sobrepeso u obesidad son candidatas a este tipo de fármacos. Su uso sin diagnóstico puede generar desbalances en el organismo.
2. Pueden generar efectos adversos importantes. Aunque suelen asociarse a síntomas gastrointestinales leves, también pueden presentarse complicaciones más serias si no hay seguimiento médico, como problemas digestivos severos o alteraciones en otros órganos. En algunos casos, los efectos pueden intensificarse con el tiempo. La automedicación aumenta el riesgo de no detectar a tiempo estas reacciones. También pueden existir contraindicaciones según el perfil del paciente.
3. No sustituyen hábitos saludables. Su efectividad depende de cambios sostenidos en la alimentación, actividad física y estilo de vida. Sin estos ajustes, existe una alta probabilidad de recuperar el peso tras suspender el tratamiento. Estos medicamentos deben entenderse como un complemento y no como una solución única. La educación del paciente es clave para mantener resultados en el tiempo. Incorporar rutinas saludables reduce el riesgo de efecto rebote.
En ese sentido, el Dr. Piskulich enfatiza que el abordaje de la obesidad no debe centrarse en soluciones aisladas: “Estamos frente a una enfermedad compleja que requiere un enfoque integral. El tratamiento no pasa únicamente por un fármaco, sino por un trabajo coordinado que puede involucrar médicos, nutricionistas, psicólogos, deportológos y otros especialistas. Cuando se entiende así, los resultados no solo son más efectivos, sino también sostenibles en el tiempo”, finaliza.






